Origine
Les
périostites tibiales se développent lorsque les tissus musculaires et osseux (périoste) de la jambe sont surmenés.
L’origine du muscle tibial postérieur fut longtemps considérée comme étant la seule source tissulaire de la douleur. On sait à présent que la
périostite tibiale est souvent secondaire à l’inflammation de l’attache fasciale du muscle
soléaire, bien plus que du muscle tibial postérieur. D’ailleurs, le lieur d’apparition des douleurs les plus fréquentes se situe le long du bord postéro-interne du tibia, là où s’insère l’attache fasciale du muscle soléaire. Alors que le muscle tibial postérieur s’insère sur les deux tiers supérieurs de la membrane interosseuse, sur la face interne du péroné et sur la face antéro-externe du tibia.
La périostite tibiale est principalement liée à
une hyperéversion sous-talienne excessive (appelé
pied plat dans le langage populaire) difficilement compensée par ses muscles inverseurs. Il faut savoir que le muscle
soléaire n’est pas seulement le principal fléchisseur de la cheville, il est également inverseur secondaire du talon. Lors de la course, le muscle
soléaire, dont l’insertion est plus interne sur le calcanéum, se contracte excentriquement pour limiter l’éversion afin de venir en aide au principal muscle inverseur en souffrance, le
tibial postérieur. Lorsque cette éversion est excessive, le travail excentrique des muscles contrôlant l’éversion augmente fortement, et engendre un stress du
muscle soléaire dans une composante qui n’est pas sa préférée.
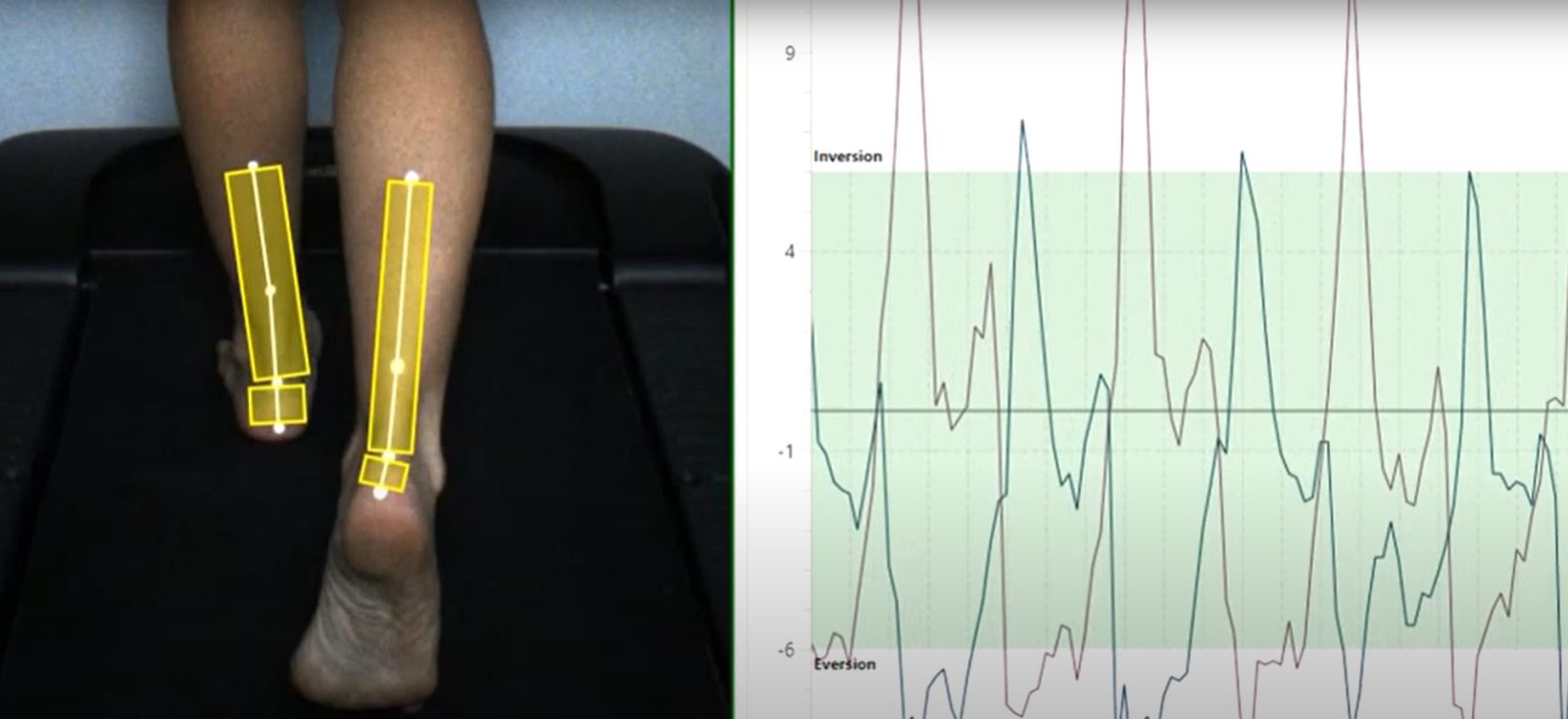
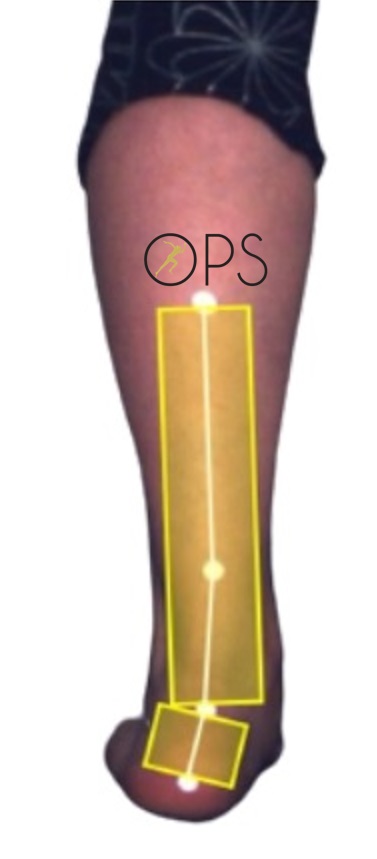 Eversion excessive durant la marche (analyse avec le logiciel de la posture 3D Clinique OPS). L'éversion excessive peut être corrigée par des semelles orthopédiques actives (produits brevetés, exclusivité des laboratoires Orthes, Kinépod et Tedop).
Eversion excessive durant la marche (analyse avec le logiciel de la posture 3D Clinique OPS). L'éversion excessive peut être corrigée par des semelles orthopédiques actives (produits brevetés, exclusivité des laboratoires Orthes, Kinépod et Tedop).
On parle plus communément d’un syndrome
tibial postérieur lorsque les muscles tibiaux
antérieur et postérieur sont étirés par un excès d’éversion du pied. Cette dernière fatigue ces 2 muscles qui tentent de supporter
le bord de l’arche interne du pied. Ainsi, l’éversion prolongée mène à des stress excessifs sur ces muscles qui peuvent aussi engendrer une périostite tibiale. Ce syndrome se caractérise par une douleur le long de ces muscles et de leurs tendons derrière la malléole interne.
Le pied qui souffre de troubles proprioceptifs et mécaniques va décompenser lorsqu’il arrivera à sa limite maximale d’effort. C’est à ce moment-là que les muscles vont devenir douloureux et que le périoste subira des tractions anormales. Les périostites tibiales surviennent souvent après des changements soudains d'activité physique. Il peut s'agir de changements de fréquence, comme l'augmentation du nombre de jours d'exercice chaque semaine. Les changements de durée et d'intensité, tels que marcher ou courir sur de plus longues distances ou sur des collines, peuvent également aggraver la tension présente et réveiller une inflammation des périostes. Des chaussures inappropriées ou usées peuvent aussi aggraver l’éversion du pied et accentuer la mise en tension des muscles postérieurs inverseurs.
Les
coureurs à pied sont les plus à risque de développer des périostites tibiales. Il s’en suit les danseurs, les militaires et les randonneurs dans les groupes fréquemment diagnostiqués.
Symptômes
Le symptôme le plus courant des périostites tibiales est la douleur le long du bord du tibia. Un léger gonflement dans la région peut également se produire.
La douleur du tibia peut :
-
Être tranchante et semblable à un rasoir.
-
Se produire pendant et après l'exercice.
-
Être aggravée en touchant le point sensible.
Examen médical
Un diagnostic précis est très important. Il peut arriver que plusieurs problèmes se cumulent et ralentissent le temps de guérison. Des examens complémentaires (IRM, scintigraphie, échographie…) peuvent être nécessaires pour exclure d'autres problèmes du tibia. Plusieurs affections peuvent provoquer des douleurs au tibia, notamment les tendinites, les fractures de stress et le syndrome chronique des loges d'effort.
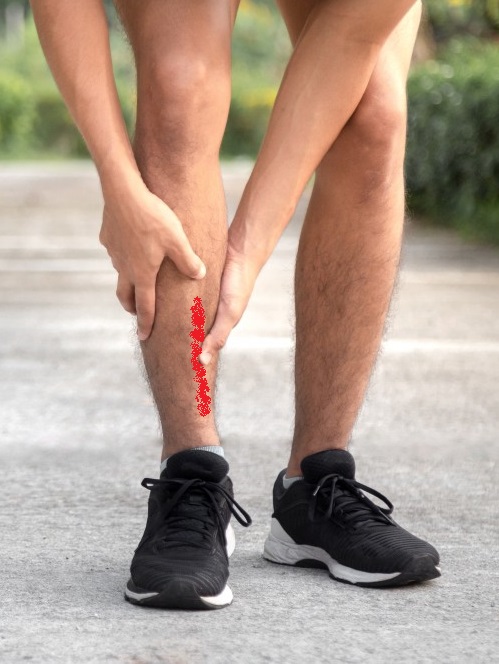
La douleur et la sensibilité se situe le long du bord interne du tibia.
Tendinites
Le muscle s’attache à l’os par son tendon. La tendinite survient lorsque le tendon s’enflamme. Elle peut être autant douloureuse qu’une périostite tibiale, surtout s'il y a une déchirure partielle. Une échographie ou une IRM peuvent aider au diagnostic de la tendinite.
Fracture de stress
Une fracture de stress, nommée aussi fracture de fatigue, est une petite fissure dans le tibia, causée par le stress et la surutilisation. Une scintigraphie osseuse et/ou une étude d'imagerie par résonance magnétique (IRM) sont les examens complémentaires les plus appropriés.
Syndrome des loges
Le syndrome des loges peut provoquer des symptômes similaires aux périostites tibiales. Le syndrome des loges est une affection douloureuse qui survient à l’effort lorsque la pression dans les muscles atteint des niveaux extrêmes. La douleur disparaît généralement au repos après l'activité. Les tests utilisés pour diagnostiquer un syndrome des loges consistent à mesurer la pression dans les compartiments des jambes avant et après des exercices.
Comment traiter la périostite tibiale ?
-
Un repos de 2 à 6 semaines sera nécessaire selon la gravité.
-
Physiothérapie pour désenflammer et accélérer la cicatrisation. Selon les résultats du bilan postural OPS, de la thérapie manuelle, des étirements, du renforcement musculaire, de la rééducation proprioceptive…pourront être proposés.
-
Le port d’activateurs plantaires sanglés (semelles orthopédiques actives) dans les chaussures est le traitement qui a le plus d’efficacité. Pour connaître le type de semelles et les options appropriées (sangles…), il est nécessaire d’effectuer un bilan postural OPS qui confirme une dysfonction du pied durant l’effort.
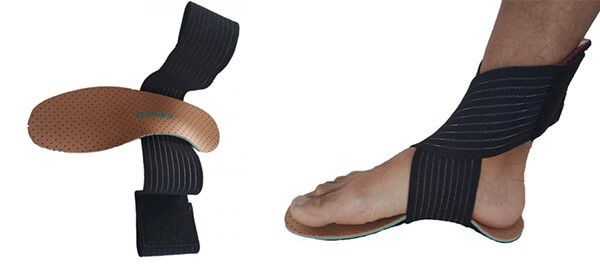 Une semelle orthopédique active (activateur plantaire) peut être ajustée avec une sangle élastique qui soulage rapidement les muscles à l’origine de la périostite.
Une semelle orthopédique active (activateur plantaire) peut être ajustée avec une sangle élastique qui soulage rapidement les muscles à l’origine de la périostite.
Le
bilan postural OPS est essentiel pour se rendre compte rapidement des
éléments mécaniques et proprioceptifs posturaux qui favorisent la blessure. Il faut savoir que le pied est un adaptateur qui peut compenser des
déséquilibres posturaux en chaîne descendante en se forçant dans une éversion excessive et continue en dynamique.
.png)
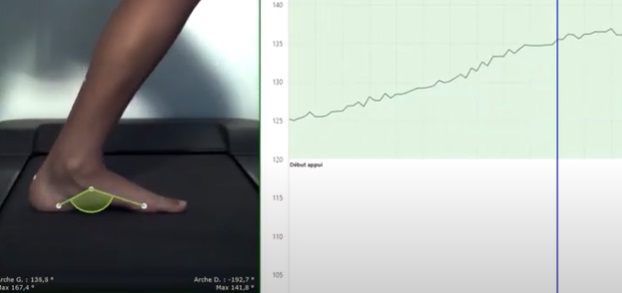
Examen postural OPS
La prévention
Quelques conseils pour aider à prévenir les périostites tibiales :
-
Effectuer de la musculation et de la proprioception dans un programme d’entraînement progressif. Des exercices pour renforcer et stabiliser les jambes, les chevilles, les hanches et le tronc peuvent aider à préparer les jambes à affronter des sports à fort impact.



 Une semelle orthopédique active (activateur plantaire) peut être ajustée avec une sangle élastique qui soulage rapidement les muscles à l’origine de la périostite.
Une semelle orthopédique active (activateur plantaire) peut être ajustée avec une sangle élastique qui soulage rapidement les muscles à l’origine de la périostite..png)








